手术做得多,就是好吗?
时间:2025-10-20 作者:盛诺一家
最近因工作原因,和国内某知名医院的一位肿瘤外科专家有所交集。闲谈中,偶然提及了他所在疾病领域的中日差异。
这位医生自信地说道:“十几年前,日本确实很强,我们都是去听他们给我们做培训。但现在不一样了,我们手术做的多,水平早就超过他们了。”
这不是个例。
据笔者了解,在不少国内医生与患者的日常对话里,“我们手术做得多,所以水平更高”似乎成了不证自明的逻辑。
(来源:摄图网)
今天,就和大家聊聊“多就是好吗?”这个话题。既看数据,也看机制;既谈美国、日本等地的实践,也回到中国的制度现实。
“量”的幻觉与“质”的缺席:数据先说话
如果“多”自然意味着“好”,那么日本这个“以少胜多”的样本就很难解释。
日本建立了覆盖面极高的国家临床数据库(National Clinical Database,NCD),对外科质量实施持续监测与反馈。据日本NCD覆盖与用途综述、年度报告(2021-2024):日本NCD当前纳入医院超5600家,覆盖95%以上相关手术类型;这使其能把并发症、死亡率、手术方式选择与改进变成看得见、可追踪的指标,而不是“经验之谈”。
在胃癌这一东亚高发疾病上,差距尤为直观。国家癌症中心发表在《柳叶刀·全球健康》上的数据显示,中国胃癌总体5年生存约35.1%;这一数字显著低于日本与韩国超过60%的水平,日本甚至超过70%。
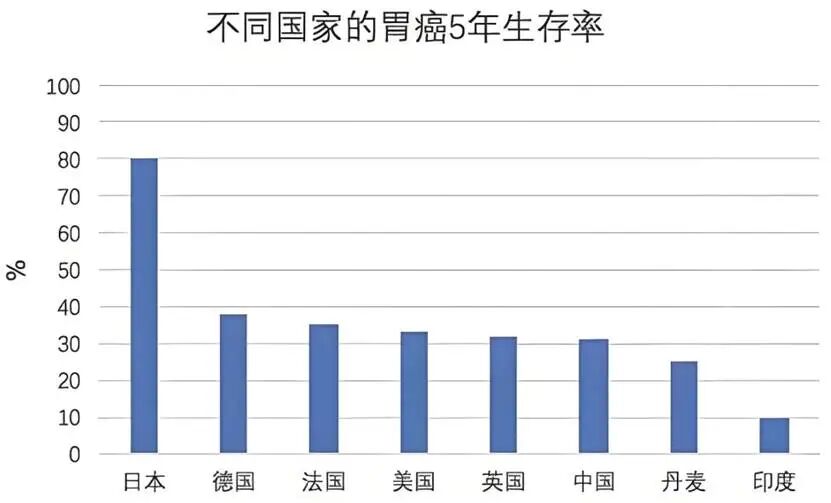
各国胃癌5年生存率示意
这背后既有早诊差异,更与外科路径、围手术期管理与术式选择相关。
日本与中国在胃癌手术策略上的不同,同样可在对比研究中看到:日本患者接受远端胃切的比例更高、全胃切除比例更低,反映出更精准的分期评估与更讲究的功能保留理念,这些都与长期预后密切相关。
再看“术后住多久”。不是床位紧张,而是流程更优。ERAS(加速康复外科)的多项系统综述与随机对照试验荟萃分析显示:ERAS能显著缩短住院天数(中位减少约1.9天)并降低并发症,且不增加再入院风险。日本与欧美的高水平中心把它做成了“标准动作”,而非锦上添花。
这些数字讲的是:
决定胜负的不是“切多少”,而是“怎么切、什么时候切、与谁一起切,以及切完以后怎么恢复”。
一刀之前:谁来做“是否该切”的决定?
癌症治疗的“最佳时机”并不等于“越快上台越好”。

(来源:摄图网)
来自美国约翰霍普金斯大学的大型回顾性研究提示,结肠癌从确诊到手术等待3-6周的患者,其5年生存率反而优于1-3周内匆忙手术者;III期患者在9周内择期手术,生存并无显著劣化。
这意味着:用时间换取更全面的评估,往往更值。
换言之,手术并非“先上车、后补票”。多学科会诊(MDT)正是为了解决“谁该切、怎么切、先后顺序与伴随治疗”的复杂判题。接受MDT讨论的肿瘤患者在治疗方案优化、依从指南治疗、甚至生存方面都有可观受益;尽管研究质量参差,但“MDT是高质量肿瘤诊疗的底座”已成国际共识。
中国近年的真实世界经验也在不断印证这一点:当病例复杂、存在误诊风险、或面临多疗法取舍时,MDT往往能避免不必要或落后的手术,把“能切”变成“该不该切、先不先切”。
案例最能说明问题:笔者曾亲身采访过一位口底鳞状细胞癌患者。其在国内经历多次手术与放疗仍反复感染、拟行高风险下颌骨置换,需头颈外科与整形外科协同手术,国内几乎没有医院肯接。
后来,患者找到美国MD安德森癌症中心,经多学科评估手术成功率高达98%,随后顺利赴该院完成手术。

MD安德森(美国癌症排名第一的公立医院)
这里的关键并不是某个“神刀”医生,而是成熟的团队分工、路径化评估与术前准备。
一刀之中:标准化与分工,决定“怎么切”
“做得多”能带来手术技艺的熟练,但标准化与超细分的专业化,才决定上限。
日本把质量监测前移到“术式选择与指征判断”,利用国家临床数据库(NCD)反馈改进培训与认证,从而把“谁来做”与“怎么做”纳入系统框架;这也是其在高龄与合并症负担更大前提下仍能保持低死亡率、低并发症的原因之一。
在乳腺外科,“切得越多损伤越大”几乎是铁律。欧美发达国家广泛开展术前病理活检与前哨淋巴结活检(SLNB),以最大限度保乳、减少腋窝清扫导致的水肿与功能损伤。
反观我国,SLNB起步与普及较晚,地区间差异大,客观上推高了不必要的全切与清扫风险。在“2017北京乳腺癌高峰论坛”上,国内乳腺癌专家分享的数据令人震惊:我国T1期(肿瘤直径在2厘米以下)的乳腺癌患者,保乳率只有23.6%;而美国则是69.8%;荷兰甚至达到74.9%。

(来源:摄图网)
这正呼应我们在临床一线的现实:把“量”当成技能,把“规程”当成束缚,患者就会付出“过度治疗”的长期代价。
此外,“怎么切”同样包括围手术期。
国外ERAS(加速康复外科)把麻醉、镇痛、营养、活动、液体管理等拆解成可执行的“清单式最佳实践”,团队按表作业,差错空间更小、变异更可控。其效果并非“玄学”:多学科共识与荟萃分析都显示住院时间与并发症同步下降——这恰恰是流程设计胜过个人英雄主义的范例。
一刀之后:康复与随访,别让“成功的手术”变成“失败的治疗”
“刀口缝上”只是开始。真正的差别,经常发生在术后管理与复查:谁来教育患者?何时拔管?感染如何早期识别?伤口如何家庭护理?
在不少美国与日本中心,出院更早但随访更密、护理更前置;护士上门、电话随访与专科复健贯穿全程,把风险挡在门外。而国内许多医院在护理人力与随访体系上仍显吃紧,导致“住院久但未必更安全”。
举个简单的例子:国内肿瘤患者手术后住院个把星期很正常,但美国哈佛的医学专家会觉得不可思议!
在哈佛医学院合作教学医院丹娜法伯癌症研究院,乳腺癌患者做肿块切除手术(保乳手术),术后2小时就可以回家;即使是乳房全切手术,不整形的情况下,患者观察24小时也可以出院。

丹娜法伯癌症研究院的候诊区
这一点,在对比访谈与就医观察中可感知地强烈。结合前述ERAS(加速康复外科)证据,我们应把资源从“把人留在病房”转向“把康复带回家”。
机制之问:是谁在奖励“多做一台”?
“多做=多收入”的激励,并不是中国独有,但在不同体系中的表现与制衡不同。
美国大样本调查显示,以服务量决定收入仍是许多组织支付给专科医生的首要杠杆,质量与成本指标虽被纳入,但占比普遍偏低(中位8%-9%);这意味着“以量换薪”的惯性仍强。不过,越来越多机构正在讨论从单纯按量计酬,向薪酬+质量+团队协作的混合模式迁移。
中国的复杂性在于,长期的按项目付费叠加“以药补医”遗留效应,使医院与科室的收入结构“多劳多得”色彩浓厚,医生个人绩效与手术量常高度捆绑。虽然DRG/DIP等支付方式改革正在推进,试图通过总额预算、按病组付费来抑制过度医疗,但短期内“以量为王”的惰性与考核方式尚未完全改变。
我们不应把美国简单想象成“完全无量化激励”的乌托邦,也不必把中国描绘成“唯手术量论英雄”的一元世界。关键是:激励与约束能否把医生推向“为患者最优”,而非“为手术最多”?

(来源:摄图网)
在美国梅奥诊所、哈佛医学院合作教学医院等顶级中心,医生薪酬以年薪为主、团队为单位考核、重大决策由MDT拍板,可以把个人与患者利益冲突降到最低;这类方向,在我国同样值得探索。
结语:
“手术做得多,就是好吗?”这不是一个情绪化的问题,而是一个系统工程的答案。
医学并不是搬砖,量并不自动生成质。真正决定手术价值的,从来不是“刀口数”,而是围绕那一刀之前之后的诊断、决策、协作、执行与康复的全链条质量。
日本靠国家级数据库+标准化路径把质量做成“可管理的变量”,美国靠成熟MDT + ERAS + 复健随访把“成功的手术”延伸为“成功的治疗”。而我们要补的课,是证据在前、机制在中、流程在后的三段式改革:
证据在前:用真实世界数据和全国性质量平台(可参考日本NCD经验)来监测并反馈外科质量,不再用“名气与手感”做决策。
机制在中:让支付与绩效从“只奖多做”走向“多维度价值”,把MDT参与度、指南依从性、并发症率、功能保留与患者报告结局纳入核心考核。
流程在后:把MDT与ERAS常态化、清单化,从术前活检与精细分期做起,到术后家庭护理与随访闭环,减少“切多了、切早了、切错了”。
当我们从“做多少台”转向“让多少人好”,外科的价值才真正落到患者身上。
参考来源:
1.日本国家临床数据库(NCD)覆盖与用途综述、年度报告(2021–2024)
2.中日胃癌术式选择差异的对比研究(J-STAGE)
3.ERAS对住院天数、并发症与再入院的影响(多项系统综述与RCT荟萃)
4.多学科会诊(MDT)对方案优化与结局改善的证据与综述
5.医生薪酬与以量化酬激励的现实与改革动向(JAMA Health Forum、Becker’s)
6.中国支付方式改革(DRG/DIP)与价格机制分析
【盛诺一家】 成立于2011年,是国内权威的海外医疗咨询服务机构,提供出国看病、全球专家远程咨询、日本体检等服务。
海外医疗为什么首选盛诺一家?
- 稳健运营
深耕行业14年:实缴注册资本3,970万元,获红杉资本、中信里昂、腾讯等多轮注资。 - 权威认证
全球医疗资源:与美国MD安德森、梅奥诊所、麻省总医院、日本癌研有明医院等官方直签合作。
官方认证 合规运营:唯一同时获日本MEJ AMTAC资质与外务省“身元保证机构”授权的中国机构。 - 专业服务
专业可靠:服务团队成员70%拥有医学背景,包括医学院博士、三甲医院医生、资深医学翻译。
智能匹配:自主研发专利“全球医疗资源匹配模型”,精准推荐医院与医生。
全流程个体化服务:从病历翻译、签证辅助、就医预约到境外陪同、生活支持全面覆盖。
全球服务网络:在中、美、英、日等地设有15个全资分公司与服务中心,提供落地保障。 - 客户至上
提供5%-40%医疗费用专属折扣,签约48小时可全额退款,出具风险告知,倡导理性就医。 - 良好口碑
合作企业:为华为、中国人寿、民生银行等知名企业提供海外医疗咨询服务。
媒体报道:多次获人民日报、CCTV、新华社报道,被人民网评为“出国看病机构第一名”。
客户信赖:盛诺一家已服务7000+重症患者家庭,60%客户通过老客户推荐,满意度高达99%。
👉 如果您或家人面临重大疾病决策,想了解海外就医方案?
✅ 请拨打免费咨询热线
400-875-6700,或通过
官方网站
预约咨询医学顾问,获取专业建议,开启全球精准医疗之路。
本文为海外就医科普文章,内容仅供阅读参考,不作为任何疾病治疗的指导意见。文章由盛诺一家编译,版权归盛诺一家公司所有,转载或引用本网内容须注明"转自盛诺一家官网(www.stluciabj.cn)"字样。
 红杉资本(中国)被投企业
红杉资本(中国)被投企业














 咨询医学顾问
咨询医学顾问 
 提交成功!
提交成功!


 出国看病费用评估
出国看病费用评估